S’estima que l’any 2025 el nombre de pacients diagnosticats de càncer a Europa superarà el 4,5 milions i el 60% dels pacients necessitaran un tractament amb radioteràpia. Els serveis de radioteràpia necessiten personal altament especialitzat. A Catalunya hi ha 9 hospitals públics que disposen de serveis d’oncologia radioteràpica.
Què és i com actua la radioteràpia?
La radioteràpia utilitza feixos de radiació d’alta energia per destruir les cèl·lules canceroses. El tipus de radiació més comú és la radiació amb feixos externs de fotons.
La radiació actua causant un dany sobre l’ADN de les cèl·lules canceroses impedint que es continuïn dividint i provocant la seva mort cel·lular. Les cèl·lules sanes que envolten els tumors es poden danyar però majoritàriament poden reparar-se. L’objectiu de la radioteràpia és destruir les cèl·lules canceroses afectant el mínim possible les cèl·lules sanes.
Quan és necessari fer radioteràpia?
Es pot utilitzar com a tractament únic o en combinació amb altres tractaments. Principalment diferenciem 3 supòsits:
-Tractament curatiu contra el càncer de manera exclusiva o associat a algun tractament sistèmic com la quimioteràpia o la immunoteràpia, entre d’altres, amb l’objectiu d’incrementar l’eficàcia de la radioteràpia.
-Tractament curatiu complementari a la cirurgia, associat o no a tractament sistèmic com la quimioteràpia o la immunoteràpia. En aquest cas pot administrar-se abans de la cirurgia per reduir el tumor (tractament neoadjuvant) o després de la cirurgia per eliminar les cèl·lules que hagin pogut quedar (tractament adjuvant).
-Tractament pal·liatiu, per reduir la simptomatologia com el dolor, sagnat, entre altres, amb l’objectiu de millorar la qualitat de vida del pacient.
Com és el procés de radioteràpia?
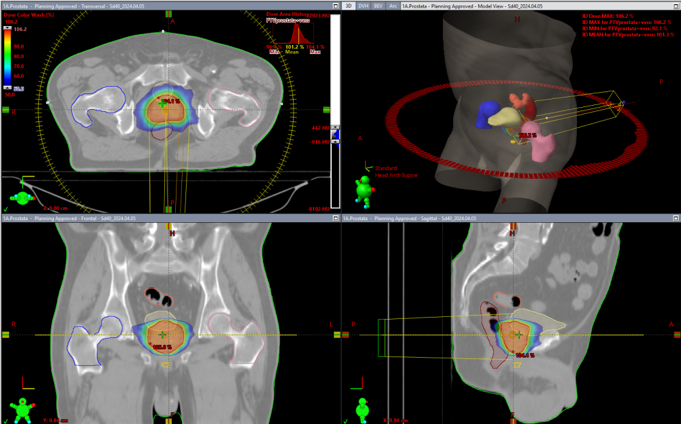
El càncer és una malaltia molt complexa i requereix la integració d’un equip de professionals de diferents especialitats per definir l’estratègia oncològica per cada cas. Un cop establerta la indicació de radioteràpia cal fer un TAC de planificació en la posició òptima del pacient per a cada tumor. En aquest procés es marquen 3 punts de referència a la pell per poder reproduir les mateixes condicions durant el tractament. En aquest TAC es planifica la millor tècnica amb l’objectiu d’irradiar el tumor amb la màxima precisió i protegir els teixits sans, és per tant un tractament individualitzat. Un cop preparat i verificat el seu tractament, els tècnics reproduiran la posició del pacient utilitzada en el TAC, realitzaran imatges de verificació i administraran la radioteràpia. La durada del tractament és variable des de 1 fins a 35 sessions en funció de la malaltia.
Formes d’administració de la Radioteràpia:
La radioteràpia es pot administrar com a:
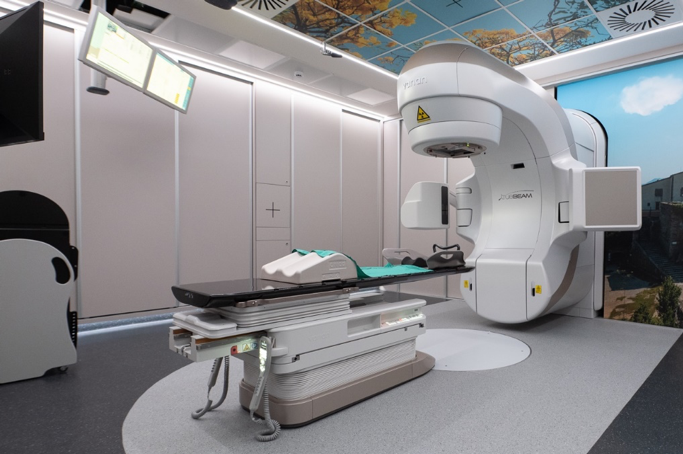
Radioteràpia externa: La font d’irradiació està a certa distància del pacient en equips de grans dimensions anomenats acceleradors lineals. És la forma d’administració més freqüent, s’utilitza per a totes les localitzacions tumorals.
Braquiteràpia: Consisteix a col·locar fonts radioactives encapsulades dins o en la proximitat del tumor. L’objectiu és administrar dosis altes de radiació al tumor, amb dosis menors als teixits circumdants. La principal indicació és el càncer de cèrvix i endometri però, també s’utilitza en el càncer de mama i pròstata entre altres.
Radioteràpia intraoperatòria: Consisteix en l’administració única d’una alta dosi de radiació en una àrea anatòmica definida durant la cirurgia. Es realitza mitjançant un accelerador lineal mobilitzat al quiròfan. La principal indicació és en el càncer de mama.
La radioteràpia en els últims anys ha guanyat en eficàcia i en precisió. La investigació clínica i els avenços tecnològics amb equips de nova generació que incorporen elements de gran sofisticació permeten que la irradiació s’adapti a la forma del tumor i es sincronitzi amb els moviments dels òrgans com per exemple la respiració, aconseguint un tractament personalitzat d’alta eficàcia i mínims efectes secundaris.